We leven in een tijd waar ingrijpende digtiale veranderingen plaatsvinden. Digitale middelen maken het steeds meer mogelijk voor patiënten om zelf de regie te nemen. Deze digitalisering heeft grote impact in zorgorganisaties en vraagt veel van bestuur tot zorgmedewerkers.
Lees verderIn 2023 ontstond bij het Amphia ziekenhuis een fundamentele vraag: hoe zorgen we ervoor dat het EPD ons daadwerkelijk helpt om betere zorg te leveren, nu en in de toekomst? Niet door steeds nieuwe functionaliteiten toe te voegen, maar door het bestaande systeem beter te gebruiken. Die zoektocht bracht Caspar van Munster, CMIO en neuroloog, en Joost van der Ham, lead trainer EPD Academie, bij één ogenschijnlijk klein onderdeel van het dossier: de probleemlijst. Want: “De probleemlijst is de aorta van de medische dossiervoering. Als de probleemlijst niet op orde is, stokt de informatievoorziening en wordt databeschikbaarheid onmogelijk.” Collega Wouter Gude ging met Van Munster en Van der Ham in gesprek over het belang van een gestructureerde en actuele probleemlijst voor databeschikbaarheid in het ziekenhuis.

Van digitale strategie naar scherpe keuze
De aanleiding lag in de bredere digitale strategie van Amphia. Daaruit kwam het inzicht dat het EPD niet in zijn volle potentie wordt gebruikt. De inrichting en het gebruik van het EPD bleek namelijk onvoldoende meegegroeid met de veranderingen in het ziekenhuis en de context waarin Amphia opereert. In een klankbordgroep werd daarom verkend hoe het ziekenhuis meer waarde uit het EPD kon halen. De lijst met mogelijke verbeteringen was lang. Te lang.
“Je kunt niet alles tegelijk,” aldus Van Munster. “Dus moet je kiezen waar je begint. En als je kijkt naar eenduidige registratie, hergebruik van data en uitwisselbaarheid, dan kom je steeds weer uit bij dezelfde basis.”
Die basis bleek de probleemlijst. Niet omdat dit de makkelijkste route was, maar omdat vrijwel alles wat met datagedreven werken te maken heeft hierop voortbouwt. Als problemen niet gestructureerd, actueel en gestandaardiseerd worden vastgelegd, zijn dashboards, overdracht en populatie‑analyses per definitie beperkt.
Twee sporen: afspraken en systeem
Vanaf de start koos Amphia voor een aanpak langs twee sporen. Enerzijds het maken van duidelijke inhoudelijke afspraken, kaders en beleid. Anderzijds het aanpassen van de EPD-inrichting zodat die afspraken ook echt ondersteund worden.
Samen met zorgverleners is uitgewerkt wat een probleem is en wat niet. Wanneer is iets actief? Wanneer sluit je iets af? En wanneer hoort iets thuis in de voorgeschiedenis? Die vragen zijn vertaald naar een praktische probleemmatrix, bedoeld om houvast te geven in de dagelijkse praktijk.
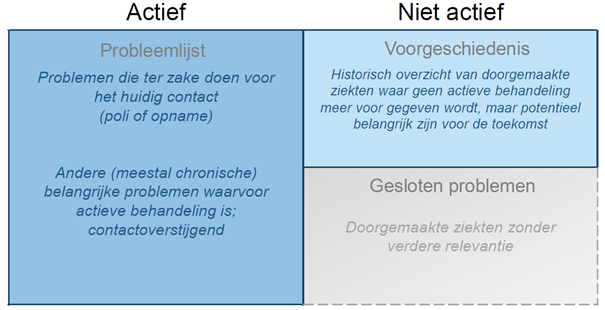
Figuur: De Probleem-Matrix (Amphia)
Tegelijkertijd is de inrichting van Epic kritisch doorgelicht. Elk veld en elk vinkje werd beoordeeld op zijn bijdrage aan databeschikbaarheid. Leidt deze registratie tot discrete, herbruikbare data, of verdwijnt de informatie alsnog in vrije tekst?
“Als je afspraken maakt die het systeem niet ondersteunt, gebeurt er niets,” zegt Van der Ham. “Maar een systeem aanpassen zonder het gesprek over werkwijze te voeren, werkt net zo slecht.”
Weerstand, verleiding en volhouden
De grootste uitdagingen waren niet technisch, maar menselijk. Veel zorgverleners waren gewend om vooral in vrije tekst te werken. Dat voelde sneller en vertrouwder. Daarnaast lonkte de belofte van generatieve AI: vrije tekst later automatisch omzetten naar gestructureerde data.
Bij Amphia is bewust gekozen om daar niet op te leunen. Niet omdat AI geen waarde heeft, maar omdat het het kernprobleem niet oplost. Als de bronregistratie niet op orde is, blijft AI een pleister op de wond.
In plaats daarvan is per specialisme gewerkt volgens een PDCA-cyclus. Afspraken maken, werkwijzen aanpassen, monitoren via dashboards en bijsturen waar nodig. Soms betekende dat tijdelijk focussen op onderdelen met veel impact, zoals visite en ontslagbrieven, om voortgang zichtbaar te maken en energie vast te houden.
Wat het concreet heeft opgeleverd
De resultaten zijn zichtbaar op meerdere niveaus.
Allereerst is het gebruik van de probleemlijst aantoonbaar verbeterd. Via dashboards is inzichtelijk waar het goed gaat en waar extra aandacht nodig is. Die transparantie maakt het gesprek concreet en werkt motiverend.
Daarnaast is het klinisch overzicht sterk verbeterd. Zorgverleners zien sneller wat er speelt bij een patiënt, welk beleid per probleem is afgesproken en wie daar als laatste aan heeft gewerkt. Dat verbetert de overdracht en vermindert dubbel werk.
Belangrijker nog is het fundament dat is gelegd voor databeschikbaarheid. Doordat problemen eenduidig en gestandaardiseerd worden vastgelegd, kunnen ze worden gekoppeld aan plannen, evaluaties en rapportages. Datagedreven werken begint hier, niet bij dashboards.
Ook cultureel is er veel veranderd. De bereidheid om samen afspraken te maken over dossiervoering is gegroeid. Het netwerk van inmiddels ruim 200 digitale zorgverleners fungeert daarbij als ambassadeur binnen de vakgroepen en afdelingen.
Vooruitblik: eenvoud, uniformiteit en data
De volgende stap bij Amphia richt zich op verdere uniformering. Minder variatie in werkwijzen en lay‑out, meer herkenbaarheid in het dossier. Niet om zorgverleners te beperken, maar om cognitieve belasting te verminderen en data beter bruikbaar te maken.
Dat is ook het moment waarop nieuwe technologie, inclusief AI, beter kan aansluiten. Pas als de basis op orde is, kan automatisering daadwerkelijk waarde toevoegen in plaats van extra complexiteit.
Adviezen aan andere ziekenhuizen
Voor andere ziekenhuizen hebben Van Munster en Van der Ham een duidelijk advies. Neem de tijd en maak er een serieus project van met mandaat vanuit bestuur en medische staf. Werk altijd samen vanuit zorg en zorgtechnologie. En ga het wiel niet opnieuw uitvinden.
Zorg voor heldere afspraken, leg die vast in beleid en sluit de EPD-inrichting daarop aan. Investeer in een netwerk van ambassadeurs die de verandering dragen. En bovenal: begin bij de basis. Databeschikbaarheid ontstaat niet vanzelf. Die wordt opgebouwd, probleem voor probleem.
Terug naar het overzicht
Gerelateerde publicaties
Bekijk hier de inventarisatie van het huidige EPD gebruik in de revalidatiesector inclusief de reeds bekende verschuivingen.
Lees verder


